【典型病例】人工肝治疗药物性肝损伤患者一例
发布时间:2021-10-13
患者资料
患者金XX,男性,61岁,退休工人,天津市人。
主诉
发现皮肤巩膜黄染伴尿色加深半月余”于2021.4.3入院。
现病史
患者于入院前半月余,因“冠心病”服用中药治疗后出现皮肤、巩膜黄染,伴乏力、周身皮肤瘙痒、尿色加深如浓茶,伴纳差、厌油腻、腹胀,进食量减少约1/2,无发热、寒战,无恶心、呕吐,无反酸、嗳气,无腹痛、腹泻,无尿急、尿痛及腰痛,无呕血、黑便,无呼吸困难及意识障碍,无白陶土样大便,未行特殊治疗症状持续无缓解,后就诊于我院急诊,查肝功能异常,考虑“肝功能损伤”,给予“保肝、利胆”等对症治疗后,效果不佳,遂收入我院。患者起病以来,精神状态可,饮入如前述,二便如常,体重无明显变化。
既往史
“糖尿病”病史10余年,平时不规律服用“拜糖平50mg tid”,空腹血糖控制于7-8mmol/L,餐后血糖控制于8-9mmol/L;“冠心病”病史10余年,平素口服“单硝酸异山梨酯、地高辛”治疗,症状控制可“心房纤颤”病史8年,平素“富马酸比索洛尔5mg qd”治疗,查体发现“脂肪肝”5余年,未行系统治疗及监测肝功能。否认酗酒史,否认高血压史,否认肝炎、结核等传染病史。
个人史
生于原籍,否认久居疫区史,否认冶游史,有吸烟史20余年,约15支/日,否认嗜酒史。
婚育史
已婚24岁结婚,育有1女,爱人体健,女体健。
家族史
父亲已故,死于“食管癌”,母亲已故,死于“肺癌”,否认家族性遗传性疾病。
检查情况
体格检查
T 36.3℃,P89次/分,R18次/分,BP128/67mmHg
神志清楚,查体合作,肝掌(-),蜘蛛痣(-),皮肤巩膜重度黄染,全身皮肤可见散在抓痕,睑结膜无苍白,双肺呼吸音粗,未闻及干湿性啰音,心音有力,心律齐,HR 101次/分;全腹软,无压痛、反跳痛及肌紧张,肝脾肋下未触及,肠鸣音3次/分,移动性浊音(-),双下肢水肿(-)。
辅助检查
腹部B超:胆囊壁增厚,胆囊窝积液,胆囊多发结石。新型冠状状病毒检测阴性,血型O+,PTA49%;
生化:ALB31.6g/L,ALT 626U/I ,AST 751 U/I,TBIL 445.8μmol/L ,DBIL 405.6μmol/L;
血氨:9μmol/L;
肝炎标志:全阴性。
初步诊断
药物性肝损伤
脂肪肝
慢加急性肝衰竭(前期)?A型
冠心病心律失常型
心房纤颤
心功能I级
2型糖尿病
胆囊结石
诊疗过程
实验室检查
自身抗体、甲肝、戊肝、EBV、CMV等未见异常。
血常规:白细胞5.66x109/L,血红蛋白165g/L,血小板184x109/L,中性粒细胞百分数61.4%,降钙素原0.5ng/ml;
生化:ALB 32.6g/L,ALT 517U/L,AST 770U/L;
r-GT 94U/L,ALP 101U/L,TBIL 559.4μmol/L,DBIL 418.9μmol/L,BUN 3.81mmol/L,Cr 81μmol/L,Na 134.6mmol/L;
血氨:76μmol/L;
PTA: 68%,INR1.28;
心脏彩超:LVEF:57%;左室节段性室壁运动异常双房增大左室壁增厚,心包积液主动脉瓣狭窄伴少量返流,二尖瓣、三尖瓣少-中量返流,肺动脉高压;
胸部CT平扫,上腹部CT平扫+强化:1.双肺多发局限性不张 ;2.双侧胸膜增厚 ;3.心影增大,心包少量积液,请结合临床; 4.主动脉及冠状动脉硬化; 5.肝硬化、脾大、少量腹水、胃底部周围轻度静脉曲张 ;6.脂肪肝 ;7.胆囊炎症、考虑胆囊腺肌症; 8.双肾多发小囊肿; 9.双肾形态欠厚,请结合临床 ;10.腹膜后多发小淋巴结;
MRCP:1.符合胆囊炎MRCP表现 ;2.考虑胆囊内胆汁淤积;
胃镜:轻度食管静脉曲张,Le mi,D0.3,F1,Cw,RC(-),Rf0。门脉高压胃粘膜病变(中度)。
内科治疗
入院予以异甘草酸镁、N乙酰半胱氨酸等保肝治疗;熊去氧胆酸、S腺苷蛋氨酸保肝、利胆、退黄治疗;白蛋白提高胶体渗透压治疗;前列地尔改善微循环;双歧杆菌调节肠道菌群;利福昔明控制肠道细菌移位;输血浆改善凝血;胸腺肽调节免疫治疗;
患者黄疸较重,考虑胆汁淤积,给予激素治疗,甲泼尼松40mg qd静脉冲入。
人工肝治疗
胆红素下降不明显,但患者糖尿病基础,血糖升高,最高血糖达20umol/L。加用胰岛素控制血糖,同时准备人工肝治疗。分别于4月9日、13日、16日行LPE+DPMAS,4月20日DPMAS先后共行4次人工肝治疗。
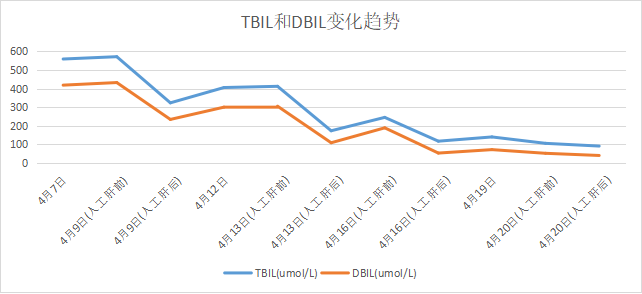
★TBIL和DBIL变化趋势图:
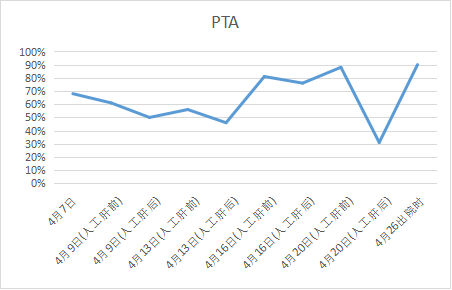
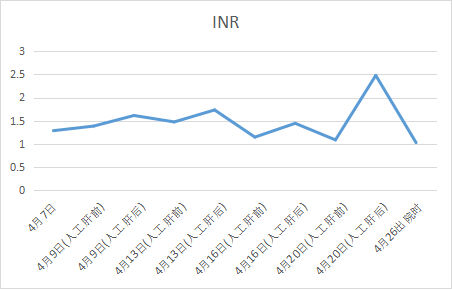
★PTA和INR变化趋势图:
治疗结局-出院时情况
患者自觉症状明显好转,无腹胀,进食正常,无发热,二便正常。
体格检查
神志清楚,自主体位,皮肤巩膜轻度黄染,肝掌(-),蜘蛛痣(-),双肺呼吸音清,未闻及干湿性啰音,HR76次/分,腹部平软,全腹无压痛、反跳痛及肌紧张,肝脾肋下未及,移动性浊音(-),双下肢不肿。
辅助检查
肝功能:ALT 7U/L,AST 26U/L,TBIL 85.6μmol/L,DBIL:31.1μmol/L,ALB:37.4g/L ; r-GT82U/L, ALP35U/L。
肾功能:BUN:8.63mmol/L,Cr:72μmol/L,UA:407μmol/L。
凝血常规:PT:15.3sec, PTA:90%。INR1.02 。
血常规:WBC:4.56X109/L,PLT:168X109/L,HGB:156g/L。PCT<0.05ng/ml,CRP:5ug/ml。
患者于4.26好转出院,6.26复诊查肝功能全部正常。
诊疗体会
1、药物性肝损伤临床非常常见,往往合并有慢性肝病基础,可以表现为慢加急性肝衰竭的临床特征,争取尽早干预。
2、人工肝治疗可以清除各种有害物质,补充必需物质,改善内环境。
3、介入时机重要、模式选择重要。
4、治疗的频率同样重要。
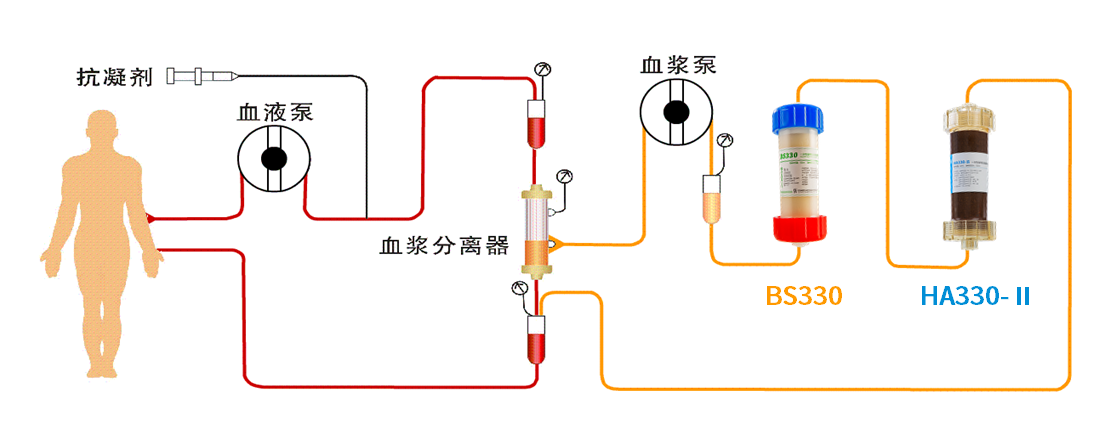
DPMAS®治疗模式图
患者资料
患者金XX,男性,61岁,退休工人,天津市人。
主诉
发现皮肤巩膜黄染伴尿色加深半月余”于2021.4.3入院。
现病史
患者于入院前半月余,因“冠心病”服用中药治疗后出现皮肤、巩膜黄染,伴乏力、周身皮肤瘙痒、尿色加深如浓茶,伴纳差、厌油腻、腹胀,进食量减少约1/2,无发热、寒战,无恶心、呕吐,无反酸、嗳气,无腹痛、腹泻,无尿急、尿痛及腰痛,无呕血、黑便,无呼吸困难及意识障碍,无白陶土样大便,未行特殊治疗症状持续无缓解,后就诊于我院急诊,查肝功能异常,考虑“肝功能损伤”,给予“保肝、利胆”等对症治疗后,效果不佳,遂收入我院。患者起病以来,精神状态可,饮入如前述,二便如常,体重无明显变化。
既往史
“糖尿病”病史10余年,平时不规律服用“拜糖平50mg tid”,空腹血糖控制于7-8mmol/L,餐后血糖控制于8-9mmol/L;“冠心病”病史10余年,平素口服“单硝酸异山梨酯、地高辛”治疗,症状控制可“心房纤颤”病史8年,平素“富马酸比索洛尔5mg qd”治疗,查体发现“脂肪肝”5余年,未行系统治疗及监测肝功能。否认酗酒史,否认高血压史,否认肝炎、结核等传染病史。
个人史
生于原籍,否认久居疫区史,否认冶游史,有吸烟史20余年,约15支/日,否认嗜酒史。
婚育史
已婚24岁结婚,育有1女,爱人体健,女体健。
家族史
父亲已故,死于“食管癌”,母亲已故,死于“肺癌”,否认家族性遗传性疾病。
检查情况
体格检查
T 36.3℃,P89次/分,R18次/分,BP128/67mmHg
神志清楚,查体合作,肝掌(-),蜘蛛痣(-),皮肤巩膜重度黄染,全身皮肤可见散在抓痕,睑结膜无苍白,双肺呼吸音粗,未闻及干湿性啰音,心音有力,心律齐,HR 101次/分;全腹软,无压痛、反跳痛及肌紧张,肝脾肋下未触及,肠鸣音3次/分,移动性浊音(-),双下肢水肿(-)。
辅助检查
腹部B超:胆囊壁增厚,胆囊窝积液,胆囊多发结石。新型冠状状病毒检测阴性,血型O+,PTA49%;
生化:ALB31.6g/L,ALT 626U/I ,AST 751 U/I,TBIL 445.8μmol/L ,DBIL 405.6μmol/L;
血氨:9μmol/L;
肝炎标志:全阴性。
初步诊断
药物性肝损伤
脂肪肝
慢加急性肝衰竭(前期)?A型
冠心病心律失常型
心房纤颤
心功能I级
2型糖尿病
胆囊结石
诊疗过程
实验室检查
自身抗体、甲肝、戊肝、EBV、CMV等未见异常。
血常规:白细胞5.66x109/L,血红蛋白165g/L,血小板184x109/L,中性粒细胞百分数61.4%,降钙素原0.5ng/ml;
生化:ALB 32.6g/L,ALT 517U/L,AST 770U/L;
r-GT 94U/L,ALP 101U/L,TBIL 559.4μmol/L,DBIL 418.9μmol/L,BUN 3.81mmol/L,Cr 81μmol/L,Na 134.6mmol/L;
血氨:76μmol/L;
PTA: 68%,INR1.28;
心脏彩超:LVEF:57%;左室节段性室壁运动异常双房增大左室壁增厚,心包积液主动脉瓣狭窄伴少量返流,二尖瓣、三尖瓣少-中量返流,肺动脉高压;
胸部CT平扫,上腹部CT平扫+强化:1.双肺多发局限性不张 ;2.双侧胸膜增厚 ;3.心影增大,心包少量积液,请结合临床; 4.主动脉及冠状动脉硬化; 5.肝硬化、脾大、少量腹水、胃底部周围轻度静脉曲张 ;6.脂肪肝 ;7.胆囊炎症、考虑胆囊腺肌症; 8.双肾多发小囊肿; 9.双肾形态欠厚,请结合临床 ;10.腹膜后多发小淋巴结;
MRCP:1.符合胆囊炎MRCP表现 ;2.考虑胆囊内胆汁淤积;
胃镜:轻度食管静脉曲张,Le mi,D0.3,F1,Cw,RC(-),Rf0。门脉高压胃粘膜病变(中度)。
内科治疗
入院予以异甘草酸镁、N乙酰半胱氨酸等保肝治疗;熊去氧胆酸、S腺苷蛋氨酸保肝、利胆、退黄治疗;白蛋白提高胶体渗透压治疗;前列地尔改善微循环;双歧杆菌调节肠道菌群;利福昔明控制肠道细菌移位;输血浆改善凝血;胸腺肽调节免疫治疗;
患者黄疸较重,考虑胆汁淤积,给予激素治疗,甲泼尼松40mg qd静脉冲入。
人工肝治疗
胆红素下降不明显,但患者糖尿病基础,血糖升高,最高血糖达20umol/L。加用胰岛素控制血糖,同时准备人工肝治疗。分别于4月9日、13日、16日行LPE+DPMAS,4月20日DPMAS先后共行4次人工肝治疗。
★TBIL和DBIL变化趋势图:

★PTA和INR变化趋势图:


治疗结局-出院时情况
患者自觉症状明显好转,无腹胀,进食正常,无发热,二便正常。
体格检查
神志清楚,自主体位,皮肤巩膜轻度黄染,肝掌(-),蜘蛛痣(-),双肺呼吸音清,未闻及干湿性啰音,HR76次/分,腹部平软,全腹无压痛、反跳痛及肌紧张,肝脾肋下未及,移动性浊音(-),双下肢不肿。
辅助检查
肝功能:ALT 7U/L,AST 26U/L,TBIL 85.6μmol/L,DBIL:31.1μmol/L,ALB:37.4g/L ; r-GT82U/L, ALP35U/L。
肾功能:BUN:8.63mmol/L,Cr:72μmol/L,UA:407μmol/L。
凝血常规:PT:15.3sec, PTA:90%。INR1.02 。
血常规:WBC:4.56X109/L,PLT:168X109/L,HGB:156g/L。PCT<0.05ng/ml,CRP:5ug/ml。
患者于4.26好转出院,6.26复诊查肝功能全部正常。
诊疗体会
1、药物性肝损伤临床非常常见,往往合并有慢性肝病基础,可以表现为慢加急性肝衰竭的临床特征,争取尽早干预。
2、人工肝治疗可以清除各种有害物质,补充必需物质,改善内环境。
3、介入时机重要、模式选择重要。
4、治疗的频率同样重要。

DPMAS®治疗模式图



