典型病例 | 伺机而动,稳操胜券!DPMAS联合PE救治慢加急性肝衰竭
发布时间:2024-07-11

该病例来自于2023年度“千帆杯”病例大赛总决赛
01
病情介绍
患者:王某某,男性,39岁,2023-03-15入院
现病史:患者1周前开始出现皮肤黄、尿黄,未予以在意,1天前出现解黑便1次,为柏油样便,量约50g,伴有腹痛,为全腹胀痛,随后出现解3次褐色稀烂样便,伴呕吐胃内容物3次,可见暗红色血液80ml,送至我院急诊科就诊,期间有发热,体温最高38.3℃,急诊予禁食、补液、艾司奥美拉唑、生长抑素、山莨菪碱及头孢唑肟抗感染等治疗后收入我科。
既往史:乙肝病毒携带病史10年;2023年1月患者于我科住院,主要诊断:乙肝肝硬化失代偿期、腹膜炎、慢性乙型病毒性肝炎、脾功能亢进等。出院口服“恩替卡韦”治疗。
查体:体温36.8℃,脉搏103次/分,呼吸22次/分,血压108/80mmHg,神清,皮肤巩膜重度黄染,可见肝掌、蜘蛛痣,全身可见散在瘀点、瘀斑。双侧瞳孔等大等圆,对光反射灵敏,双侧肺呼吸音清,未闻及干湿性啰音。心律齐,未闻及病理性杂音。腹部膨隆,腹部有压痛及反跳痛,肝、脾肋下未触及,移动性浊音阳性,双下肢轻度水肿。
辅助检查:
(1)肝炎标志物:乙肝表面抗原(+),乙肝E抗体(+),乙肝病毒DNA定量阴性
HDV抗体、HAV抗体、HEV抗体、EBV-DNA、CMV-DNA、抗核抗体、自身免疫性肝病抗体阴性
(2)凝血功能:PT 30.2秒、INR 2.98、PTA25.0 %
(3)生化指标:总胆红素174.11 μmol/L、直接胆红素116.26 μmol/L、间接胆红素 57.85 μmol/L、谷丙转氨酶 88.8U/L
谷草转氨酶 103.51 U/L、白蛋白23.7 g/L、钠129.9 mmol/L、肌酐90.0 μmol/L、血氨70.0 μmol/L
(4)血常规:白细胞2.09 ×109/L、血红蛋白量 96 g/L、血小板计数 9×109/L
(5)降钙素原:21.940ng/ml、C反应蛋白:44.83 mg/L
(6)血气分析:PH 7.281、CO2分压 26.90 mmHg、O2分压 69.20 mmHg
(7)其他:心肌酶、甲功三项、铜蓝蛋白、G6PD活性检查、贫血五项、叶酸、维生素B12、抗人球蛋白试验、酸化溶血试验阴性
(8)影像学检查:
• 2023-03-15 腹水彩超:腹腔积液最大前后径于右下腹测得约39mm;阑尾彩超未见异常;
• 2023-03-15 CT检查:双肺渗出病变,肝硬化并再生结节形成,脾脏明显增大,腹水,门脉高压伴侧枝循环形成。肝囊肿。胆囊结石,胆囊炎,腹膜炎,肠壁稍水肿、增厚。肠系膜血管未见明确充盈缺损。
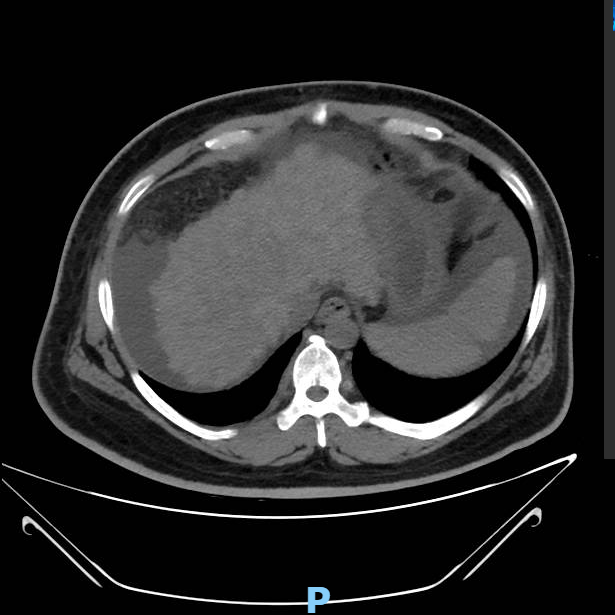
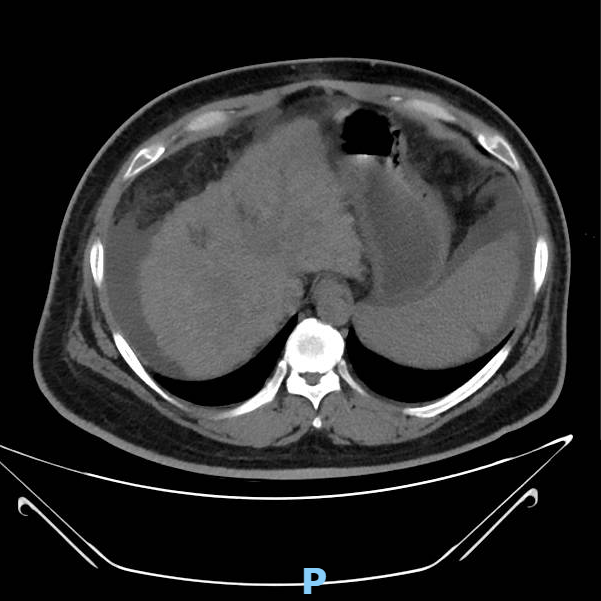
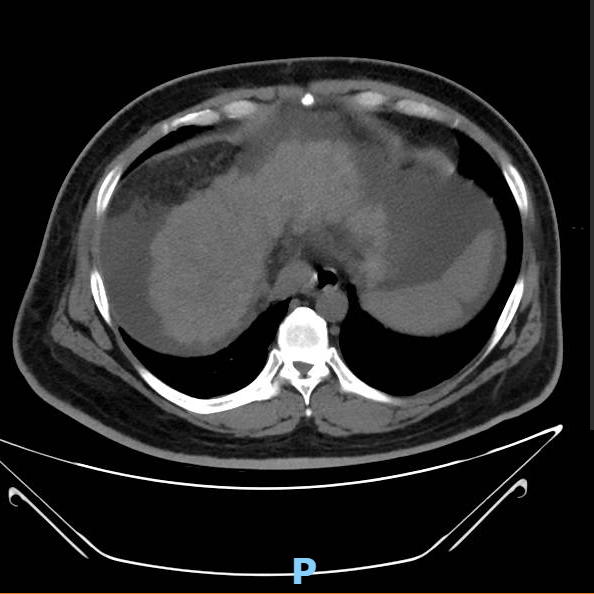
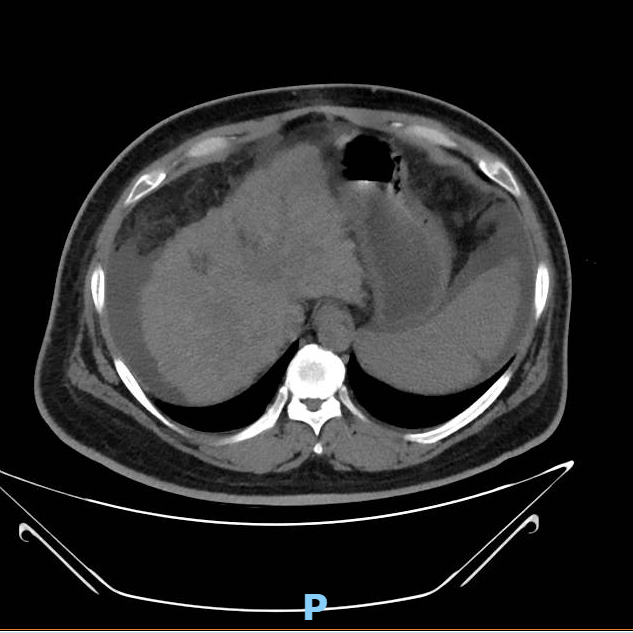
病史特点:
1.主要表现:皮肤黄、尿黄、呕血、黑便、腹痛、发热
2.乙肝肝硬化失代偿期病史
3.胆红素升高>10ULN, 凝血酶原时间延长,PTA 25%
4.氧合指数:153.78mmHg
5.粪便潜血阳性 血红蛋白量 96 g/L 血小板计数 9 10E9/L PCT 21.94 ng/ml
6.MELD评分:27分
7.SOFA评分:10分
02
诊治简介
临床诊断:1.慢加急性肝衰竭( C型 中期) 2.急性上消化道出血 3.乙肝肝硬化失代偿期 4.MODS(肝脏、呼吸、肾脏、凝血) 5.慢性乙型病毒性肝炎 6.脓毒血症 7.腹膜炎 8.胆囊炎 9.肺部感染 10.胆囊结石 11.脾功能亢进 12.低白蛋白血症 13.电解质紊乱 14.高氨血症
鉴别诊断:排除其他病因所致的肝衰竭
入院当天治疗:
1.告病危、持续心电监护、记24小时出入量、卧床休息、吸氧
2.禁食、补液、补充白蛋白、生长抑素、艾司奥美拉唑
3.腹腔诊断性穿刺术;急诊胃镜:食管静脉曲张破裂出血,予以内镜下套扎治疗
4.美罗培南1.0g q8h
5.恩替卡韦片,乙酰半胱氨酸注射液,多烯磷脂酰胆碱注射液,丁二磺酸腺苷蛋氨酸注射液,门冬氨酸鸟氨酸注射液
6.申请血小板、新鲜冰冻血浆、冷沉淀

1.患者存在活动性出血,此时行人工肝治疗存在消化道大量出血风险
2.血小板危急值、氧合指数153.78 mmHg



等待人工肝治疗时机

入院第二天重要结果回报:
血培养:大肠埃希菌、美罗培南敏感(大肠埃希菌败血症)
腹水常规:李凡他实验阴性、蛋白定量 9.70 g/L、红细胞计数 9600 ×106/L ,白细胞计数 12000 ×106/L、多个核细胞 91 %、单个核细胞 9 %(腹膜炎)
入院后病情变化:
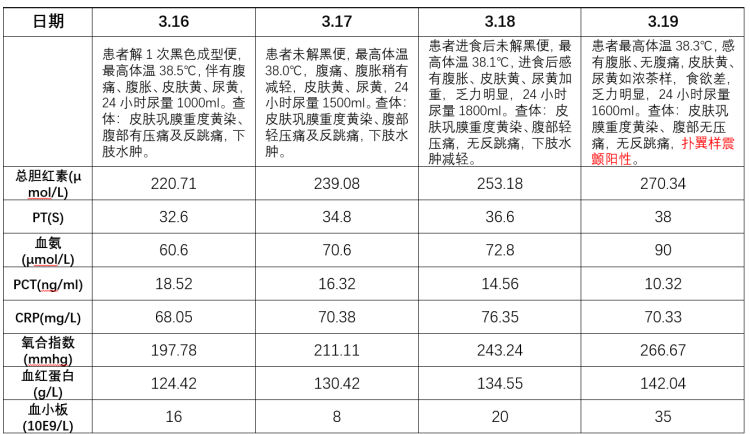
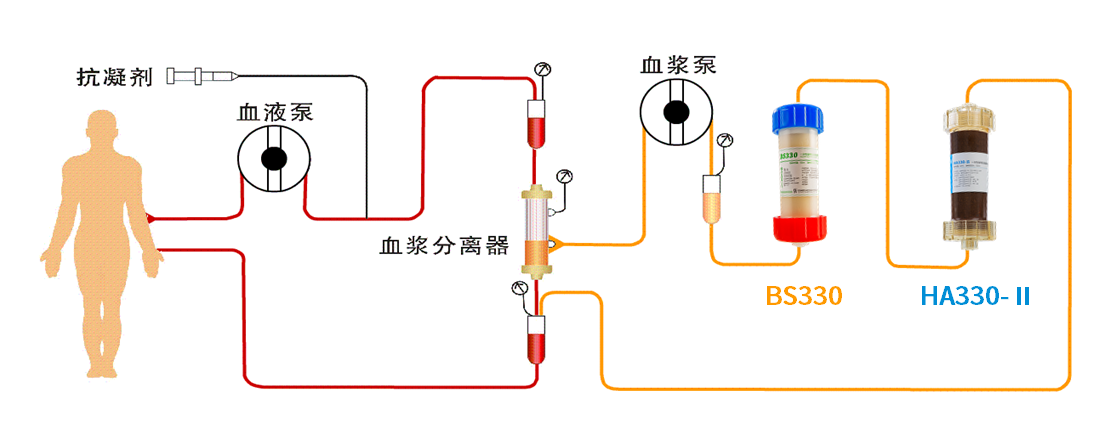
治疗方案:1.美罗培南1.0 q8h; 2.人工肝血液净化技术:DPMAS+PE
治疗要点:强有力的抗感染治疗,高效的清除炎性因子,清除胆红素、血氨等有害物质、补充凝血因子和氧疗
循证支持:

DPMAS+PE治疗肝衰竭相对于单独行PE可有效改善肝衰竭患者的肝功能,补充凝血因子,降低CRP、TNF-a、IL-6等减少炎症反应。
Chen G,et al. J Clin Lab Anal. 2019.

DPMAS治疗肝衰竭既可以特异性吸附胆红素,还可以清除炎症因子及其他毒素,同时联合PE可补充凝血因子,比单独行PE治疗取得更好的治疗效果。
Bai W,et al. J Healthc Eng. 2022.

DPMAS+PE治疗肝衰竭既可以特异性吸附胆红素,改善肝功能及凝血功能,还可以清除TNF-a、IL-6、CRP等炎症因子,可以用于治疗肝衰竭合并MODS的患者。
黄辉权.中国急救复苏与灾害医学杂志,2020.
人工肝治疗经过:
患者于2023年3月19日进行了人工肝治疗,以2天1次为周期进行了4次DPMAS+PE治疗,每次DPMAS流量4100mL,血浆置换量1500mL。
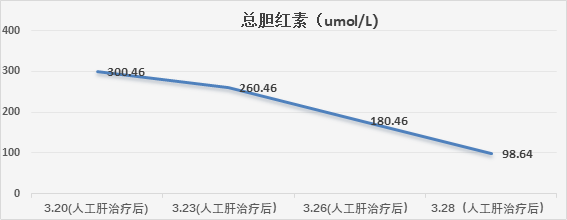
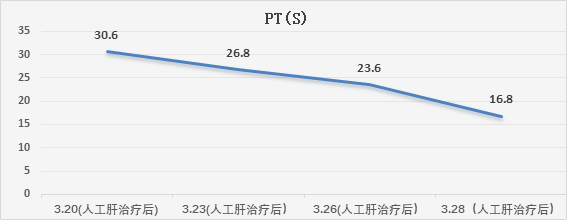
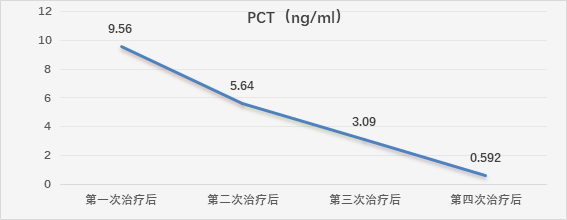
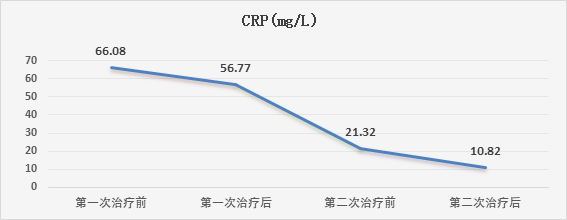
出院情况:
/
2023-03-15
2023-04-06
TBil(umol/L)
220.71
80.06
PT (s)
30.2
14.8
PCT (mg/l)
21.94
0.08
CRP(mg/l)
44.83
8.76
• 患者病情持续好转,顺利出院。
• 出院后患者继续抗病毒用药,定期随诊复查。
03
总 结
1.伺机而动——人工肝作为慢加急性肝衰竭有力的治疗手段,需充分评估各种风险因素,等待最安全的治疗时机,方可稳操胜券。
2.DPMAS+PE可有效治疗严重肝损伤合并重症感染的MODS患者。
3.DPMAS+PE能优势互补,达到最优治疗效果。

DPMAS® 治疗模式图

该病例来自于2023年度“千帆杯”病例大赛总决赛
01
病情介绍
患者:王某某,男性,39岁,2023-03-15入院
现病史:患者1周前开始出现皮肤黄、尿黄,未予以在意,1天前出现解黑便1次,为柏油样便,量约50g,伴有腹痛,为全腹胀痛,随后出现解3次褐色稀烂样便,伴呕吐胃内容物3次,可见暗红色血液80ml,送至我院急诊科就诊,期间有发热,体温最高38.3℃,急诊予禁食、补液、艾司奥美拉唑、生长抑素、山莨菪碱及头孢唑肟抗感染等治疗后收入我科。
既往史:乙肝病毒携带病史10年;2023年1月患者于我科住院,主要诊断:乙肝肝硬化失代偿期、腹膜炎、慢性乙型病毒性肝炎、脾功能亢进等。出院口服“恩替卡韦”治疗。
查体:体温36.8℃,脉搏103次/分,呼吸22次/分,血压108/80mmHg,神清,皮肤巩膜重度黄染,可见肝掌、蜘蛛痣,全身可见散在瘀点、瘀斑。双侧瞳孔等大等圆,对光反射灵敏,双侧肺呼吸音清,未闻及干湿性啰音。心律齐,未闻及病理性杂音。腹部膨隆,腹部有压痛及反跳痛,肝、脾肋下未触及,移动性浊音阳性,双下肢轻度水肿。
辅助检查:
(1)肝炎标志物:乙肝表面抗原(+),乙肝E抗体(+),乙肝病毒DNA定量阴性
HDV抗体、HAV抗体、HEV抗体、EBV-DNA、CMV-DNA、抗核抗体、自身免疫性肝病抗体阴性
(2)凝血功能:PT 30.2秒、INR 2.98、PTA25.0 %
(3)生化指标:总胆红素174.11 μmol/L、直接胆红素116.26 μmol/L、间接胆红素 57.85 μmol/L、谷丙转氨酶 88.8U/L
谷草转氨酶 103.51 U/L、白蛋白23.7 g/L、钠129.9 mmol/L、肌酐90.0 μmol/L、血氨70.0 μmol/L
(4)血常规:白细胞2.09 ×109/L、血红蛋白量 96 g/L、血小板计数 9×109/L
(5)降钙素原:21.940ng/ml、C反应蛋白:44.83 mg/L
(6)血气分析:PH 7.281、CO2分压 26.90 mmHg、O2分压 69.20 mmHg
(7)其他:心肌酶、甲功三项、铜蓝蛋白、G6PD活性检查、贫血五项、叶酸、维生素B12、抗人球蛋白试验、酸化溶血试验阴性
(8)影像学检查:
• 2023-03-15 腹水彩超:腹腔积液最大前后径于右下腹测得约39mm;阑尾彩超未见异常;
• 2023-03-15 CT检查:双肺渗出病变,肝硬化并再生结节形成,脾脏明显增大,腹水,门脉高压伴侧枝循环形成。肝囊肿。胆囊结石,胆囊炎,腹膜炎,肠壁稍水肿、增厚。肠系膜血管未见明确充盈缺损。




病史特点:
1.主要表现:皮肤黄、尿黄、呕血、黑便、腹痛、发热
2.乙肝肝硬化失代偿期病史
3.胆红素升高>10ULN, 凝血酶原时间延长,PTA 25%
4.氧合指数:153.78mmHg
5.粪便潜血阳性 血红蛋白量 96 g/L 血小板计数 9 10E9/L PCT 21.94 ng/ml
6.MELD评分:27分
7.SOFA评分:10分
02
诊治简介
临床诊断:1.慢加急性肝衰竭( C型 中期) 2.急性上消化道出血 3.乙肝肝硬化失代偿期 4.MODS(肝脏、呼吸、肾脏、凝血) 5.慢性乙型病毒性肝炎 6.脓毒血症 7.腹膜炎 8.胆囊炎 9.肺部感染 10.胆囊结石 11.脾功能亢进 12.低白蛋白血症 13.电解质紊乱 14.高氨血症
鉴别诊断:排除其他病因所致的肝衰竭
入院当天治疗:
1.告病危、持续心电监护、记24小时出入量、卧床休息、吸氧
2.禁食、补液、补充白蛋白、生长抑素、艾司奥美拉唑
3.腹腔诊断性穿刺术;急诊胃镜:食管静脉曲张破裂出血,予以内镜下套扎治疗
4.美罗培南1.0g q8h
5.恩替卡韦片,乙酰半胱氨酸注射液,多烯磷脂酰胆碱注射液,丁二磺酸腺苷蛋氨酸注射液,门冬氨酸鸟氨酸注射液
6.申请血小板、新鲜冰冻血浆、冷沉淀

1.患者存在活动性出血,此时行人工肝治疗存在消化道大量出血风险
2.血小板危急值、氧合指数153.78 mmHg



等待人工肝治疗时机

入院第二天重要结果回报:
血培养:大肠埃希菌、美罗培南敏感(大肠埃希菌败血症)
腹水常规:李凡他实验阴性、蛋白定量 9.70 g/L、红细胞计数 9600 ×106/L ,白细胞计数 12000 ×106/L、多个核细胞 91 %、单个核细胞 9 %(腹膜炎)
入院后病情变化:

治疗方案:1.美罗培南1.0 q8h; 2.人工肝血液净化技术:DPMAS+PE
治疗要点:强有力的抗感染治疗,高效的清除炎性因子,清除胆红素、血氨等有害物质、补充凝血因子和氧疗
循证支持:

DPMAS+PE治疗肝衰竭相对于单独行PE可有效改善肝衰竭患者的肝功能,补充凝血因子,降低CRP、TNF-a、IL-6等减少炎症反应。
Chen G,et al. J Clin Lab Anal. 2019.

DPMAS治疗肝衰竭既可以特异性吸附胆红素,还可以清除炎症因子及其他毒素,同时联合PE可补充凝血因子,比单独行PE治疗取得更好的治疗效果。
Bai W,et al. J Healthc Eng. 2022.

DPMAS+PE治疗肝衰竭既可以特异性吸附胆红素,改善肝功能及凝血功能,还可以清除TNF-a、IL-6、CRP等炎症因子,可以用于治疗肝衰竭合并MODS的患者。
黄辉权.中国急救复苏与灾害医学杂志,2020.
人工肝治疗经过:
患者于2023年3月19日进行了人工肝治疗,以2天1次为周期进行了4次DPMAS+PE治疗,每次DPMAS流量4100mL,血浆置换量1500mL。




出院情况:
|
/ |
2023-03-15 |
2023-04-06 |
|
TBil(umol/L) |
220.71 |
80.06 |
|
PT (s) |
30.2 |
14.8 |
|
PCT (mg/l) |
21.94 |
0.08 |
|
CRP(mg/l) |
44.83 |
8.76 |
• 患者病情持续好转,顺利出院。
• 出院后患者继续抗病毒用药,定期随诊复查。
03
总 结
1.伺机而动——人工肝作为慢加急性肝衰竭有力的治疗手段,需充分评估各种风险因素,等待最安全的治疗时机,方可稳操胜券。
2.DPMAS+PE可有效治疗严重肝损伤合并重症感染的MODS患者。
3.DPMAS+PE能优势互补,达到最优治疗效果。


DPMAS® 治疗模式图



