【典型病例】DPMAS+血浆置换序贯治疗救治酒精肝性肝衰竭一例
发布时间:2018-04-13
摘要
47岁男患者,主因皮肤黄染9月,加重伴意识恍惚1日,入住滨州医学院,诊断为“酒精性肝病,慢加急性肝功能衰竭”,予保肝、退黄、抗感染等对症治疗的同时,六天内给予CRRT及4次DPMAS+PE治疗,患者黄疸下降非常明显,凝血机制逐渐改善,病人病情好转。
临床资料
主诉:主因皮肤黄染9月,加重伴意识恍惚1日
现病史:患者约9个月前因“皮肤黄染、恶心、纳差、乏力”至当地医院就诊,考虑“肝功能不全”给予口服药物治疗(具体不详)3个月后症状好转自行停药。1天前被家人发现神志恍惚,皮肤黄染加重,情绪躁动,至当地医院就诊,给予治疗(具体不详)后无好转,故转来我院。
既往史:否认肝炎病史。
个人史:有饮酒史25年,每日折合酒精120g。
入院查体:T 36.4℃ P 97次/分 R 24次/分 Bp 126/78mmHg,一般情况差,消瘦体型,神志模糊,查体不合作。皮肤、巩膜重度黄染,前胸及颈部见多个蜘蛛痣,未见肝掌。双肺未闻及异常,心率97次/分,心律齐。腹平坦,未见静脉曲张,腹软,无压痛、反跳痛及肌紧张,肝脾肋下未触及,移动性浊音阳性,双下肢无水肿。
入院后完善辅助检查:血细胞分析WBC 25.33×109/L,N 94.1%,L% 2.9%,RBC 3.63×1012/L,HGB 124g/L,PLT 167×109/L。
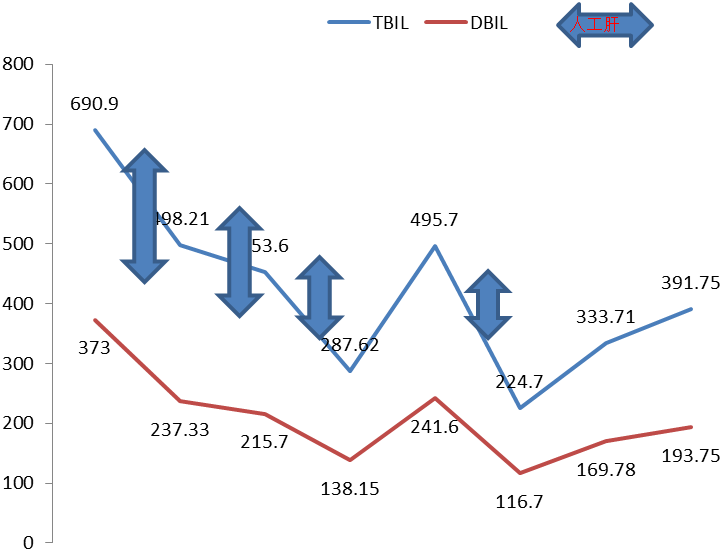
肝功能:ALT 114.7U/L,AST 230U/L,TBIL 690.9umol/L,DBIL 373umol/L,ALB 36.1g/L,GGT 346.1U/L,ALP 181.7U/L,BUN 33.3mmol/L,Cr 792.5umol/L。
凝血功能:PT 26.4S,APTT 67.5S,PTA 39%。
自身抗体:抗平滑肌抗体阳性,余阴性;
抗-HAV 、抗-HCV、抗-HEV阴性均为阴性;
乙肝五项:HBsAg阴性,HBsAb阳性,HBeAg阴性,HBeAb阴性,抗HBc阳性;
腹部彩超:肝大,肝光点细密;胆囊腔内见沉积物形成可能;脾大;双肾实质回声稍强;腹腔积液。
诊断:
1.酒精性肝病
2.慢加急性肝功能衰竭
肝性脑病
肝肾综合症
腹腔积液
自发性腹膜炎
治疗过程
1、保肝、退黄:先后给予多烯磷脂酰胆碱、门冬氨酸鸟氨酸、异甘草酸镁。
2、改善凝血功能:间断应用凝血酶原复合物,普通血浆等补充凝血因子。
3、其他治疗:莫西沙星联合舒普深抗感染,维生素K1、白蛋白、复合辅酶支持。
4、2018-03-02-14:40开始行CRRT治疗。
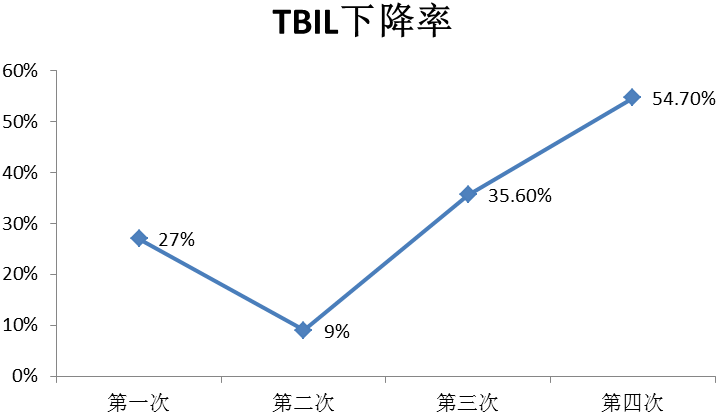
5、于2018-03-02-22:25行首次人工肝胆红素吸附术,术后序贯给予血浆置换2000ml。术后患者胆红素下降28%,总胆红素从术前690.9mmol/L下降到术后498.21mmol/L。随后2018年03月03日、 2018年03月05日、2018年3月7日行DPMAS+血浆置换序贯治疗,先后共行4次DPMAS+血浆置换序贯治疗。
治疗结果
共计经过4次DPMAS+血浆置换序贯治疗后,患者转氨酶及胆红素明显下降,较入院时下降67.5%。后患者家属拒绝再行人工肝治疗,继续给予药物保肝、退黄等综合药物治疗1天后自动出院。
图1.治疗期间胆红素变化
图2:人工肝治疗前后胆红素下降率比较
讨论
酒精性肝病持续进展,最终会导致肝衰竭,临床出现高胆红素血症,目前多以药物治疗为主,但药物治疗很难在短时间内有效清除胆红素、控制病情;而高胆红素血症持续存在,可发生广泛肝内泥沙样结石、胆汁性肝硬化,乃至肝细胞液化或凝固性坏死,使治疗更加困难。及早采取有效措施,迅速清除血液中的胆红素,是改善肝功能、阻断病情进展的关键。本病人在内科药物治疗的基础上,积极应用人工肝治疗,对消除黄疸,控制病情进展起到了关键作用。
故对于酒精性肝病高胆红素血症患者,病情较重但尚未达到重型肝炎的一部分患者及早进行人工肝治疗,能够较快清除胆红素和体内毒素;药物治疗联合人工肝治疗对消除黄疸,改善肝功能、减缓病情进展、改善预后有较好的作用。治疗效果明显优于单纯药物治疗,在严密监护下进行,是一种安全、可靠的治疗方法,其远期效果有待进一步观察研究。
摘要
47岁男患者,主因皮肤黄染9月,加重伴意识恍惚1日,入住滨州医学院,诊断为“酒精性肝病,慢加急性肝功能衰竭”,予保肝、退黄、抗感染等对症治疗的同时,六天内给予CRRT及4次DPMAS+PE治疗,患者黄疸下降非常明显,凝血机制逐渐改善,病人病情好转。
临床资料
主诉:主因皮肤黄染9月,加重伴意识恍惚1日
现病史:患者约9个月前因“皮肤黄染、恶心、纳差、乏力”至当地医院就诊,考虑“肝功能不全”给予口服药物治疗(具体不详)3个月后症状好转自行停药。1天前被家人发现神志恍惚,皮肤黄染加重,情绪躁动,至当地医院就诊,给予治疗(具体不详)后无好转,故转来我院。
既往史:否认肝炎病史。
个人史:有饮酒史25年,每日折合酒精120g。
入院查体:T 36.4℃ P 97次/分 R 24次/分 Bp 126/78mmHg,一般情况差,消瘦体型,神志模糊,查体不合作。皮肤、巩膜重度黄染,前胸及颈部见多个蜘蛛痣,未见肝掌。双肺未闻及异常,心率97次/分,心律齐。腹平坦,未见静脉曲张,腹软,无压痛、反跳痛及肌紧张,肝脾肋下未触及,移动性浊音阳性,双下肢无水肿。
入院后完善辅助检查:血细胞分析WBC 25.33×109/L,N 94.1%,L% 2.9%,RBC 3.63×1012/L,HGB 124g/L,PLT 167×109/L。
肝功能:ALT 114.7U/L,AST 230U/L,TBIL 690.9umol/L,DBIL 373umol/L,ALB 36.1g/L,GGT 346.1U/L,ALP 181.7U/L,BUN 33.3mmol/L,Cr 792.5umol/L。
凝血功能:PT 26.4S,APTT 67.5S,PTA 39%。
自身抗体:抗平滑肌抗体阳性,余阴性;
抗-HAV 、抗-HCV、抗-HEV阴性均为阴性;
乙肝五项:HBsAg阴性,HBsAb阳性,HBeAg阴性,HBeAb阴性,抗HBc阳性;
腹部彩超:肝大,肝光点细密;胆囊腔内见沉积物形成可能;脾大;双肾实质回声稍强;腹腔积液。
诊断:
1.酒精性肝病
2.慢加急性肝功能衰竭
肝性脑病
肝肾综合症
腹腔积液
自发性腹膜炎
治疗过程
1、保肝、退黄:先后给予多烯磷脂酰胆碱、门冬氨酸鸟氨酸、异甘草酸镁。
2、改善凝血功能:间断应用凝血酶原复合物,普通血浆等补充凝血因子。
3、其他治疗:莫西沙星联合舒普深抗感染,维生素K1、白蛋白、复合辅酶支持。
4、2018-03-02-14:40开始行CRRT治疗。
5、于2018-03-02-22:25行首次人工肝胆红素吸附术,术后序贯给予血浆置换2000ml。术后患者胆红素下降28%,总胆红素从术前690.9mmol/L下降到术后498.21mmol/L。随后2018年03月03日、 2018年03月05日、2018年3月7日行DPMAS+血浆置换序贯治疗,先后共行4次DPMAS+血浆置换序贯治疗。
治疗结果
共计经过4次DPMAS+血浆置换序贯治疗后,患者转氨酶及胆红素明显下降,较入院时下降67.5%。后患者家属拒绝再行人工肝治疗,继续给予药物保肝、退黄等综合药物治疗1天后自动出院。
图1.治疗期间胆红素变化
图2:人工肝治疗前后胆红素下降率比较
讨论
酒精性肝病持续进展,最终会导致肝衰竭,临床出现高胆红素血症,目前多以药物治疗为主,但药物治疗很难在短时间内有效清除胆红素、控制病情;而高胆红素血症持续存在,可发生广泛肝内泥沙样结石、胆汁性肝硬化,乃至肝细胞液化或凝固性坏死,使治疗更加困难。及早采取有效措施,迅速清除血液中的胆红素,是改善肝功能、阻断病情进展的关键。本病人在内科药物治疗的基础上,积极应用人工肝治疗,对消除黄疸,控制病情进展起到了关键作用。
故对于酒精性肝病高胆红素血症患者,病情较重但尚未达到重型肝炎的一部分患者及早进行人工肝治疗,能够较快清除胆红素和体内毒素;药物治疗联合人工肝治疗对消除黄疸,改善肝功能、减缓病情进展、改善预后有较好的作用。治疗效果明显优于单纯药物治疗,在严密监护下进行,是一种安全、可靠的治疗方法,其远期效果有待进一步观察研究。