HA330-Ⅱ血液灌流治疗胆源性胰腺炎1例
发布时间:2017-12-28
摘要
69岁男性患者进食后上腹疼痛,伴发烧寒热1天余,入当地医院就诊,行抗炎治疗症状无改善,转至中国医科大学附属盛京医院,诊断为胆源性胰腺炎,经内科药物治疗和CRRT(HDF)联合HA330-Ⅱ血液灌流治疗后患者胆红素及血脂显著下降、肝功能逐渐恢复。
1 临床资料
主诉:上腹部疼痛伴发烧寒热1天余。
现病史:患者进食后出现上腹部疼痛,疼痛呈持续性隐痛,无其他部位放射性。恶心呕吐,轻微反流烧心,寒战发热。最高体温40℃,头晕头痛,胸闷胸痛,咳嗽,咳大量稀浓痰,乏力盗汗。就诊于新民市人民医院,行抗炎治疗,未有明显缓解后,就诊于我院急诊,急诊行全腹CT平扫示:胆总管末端结石可能大,轻度低位胆道梗阻。胰头所见,注意胰腺炎。胆囊术后。肝脏形态改变。双肾胸膜增厚或胸腔少量积液。急诊行抗炎,抑酸补液等治疗。肝功示:总胆181.1umol/L,直胆143.8umol/L,后为进一步治疗,以“胆源性胰腺炎”为诊断入住中国医科大学附属盛京医院。患者病来精神状态良好,睡眠饮食正常,稀便,小便深黄,体重未有明显减轻。
既往史:高血压10年余,自服降压药物,控制血压良好,否认糖尿病,心脏病史10余年,轻微心绞痛。否认肝炎,结核等传染病史,否认重大外伤及输血史,否认饮食及药物过敏史。2010年开腹胆囊切除胆总管探查取石T管引流术。
体格检查:腹部平坦,腹软,腹部可见手术瘢痕,上腹部无压痛,无反跳痛及肌紧张,肝区叩痛,右胸前区疼痛(-),Murphy征(-),移动性浊音阴性,肠鸣音4次/分。
辅助检查:
1) 血常规:肝功能:门冬氨酸氨基转移酶163 U/L, 丙氨酸氨基转移酶 102U/L,γ-谷氨酰转移酶 428U/L,总胆红素 181.1 umol/L, 结合胆红素 143.8umol/L,血淀粉酶1019 U/L,脂肪酶1230.1U/L。
2) 全腹CT:急诊行全腹CT平扫示:总胆管末端结石可能大,轻度低位胆道梗阻。胰头所见,注意胰腺炎。胆囊术后。肝脏形态改变。双肾周少许索条。前列腺增大伴钙化。
诊断:胆源性胰腺炎。
治疗过程:禁食水,抗炎,抑酸,补液,生长抑素等治疗。因患者病情较重,予血液灌流(HA330-Ⅱ)治疗,灌流治疗每日一次,每次2小时,连续2天。
治疗结果:
治疗第5天后复查:门冬氨酸氨基转移酶170U/L; 丙氨酸氨基转移酶 101U/L;γ-谷氨酰转移酶 126U/L;总胆红素 55.6 umol/L; 结合胆红素 50.9umol/L;血淀粉酶270 U/L,脂肪酶158.7U/L。治疗期间各项指标的变化见图1—3:
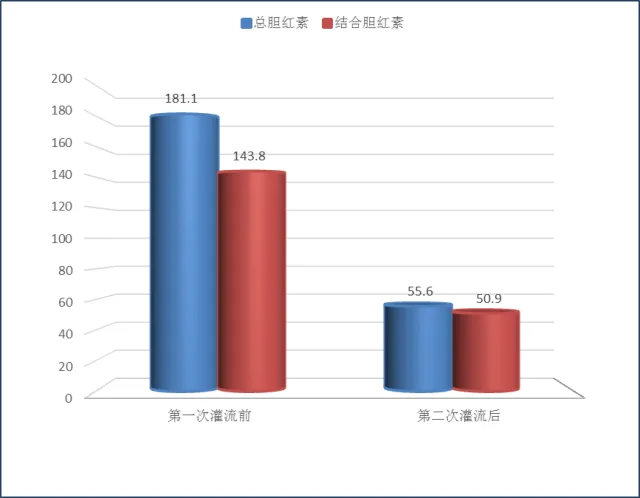
图1.治疗期间胆红素的变化
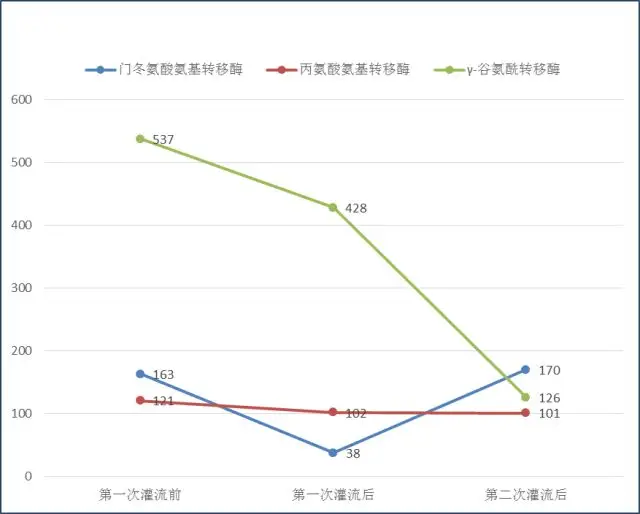
图2.治疗期间肝功能变化
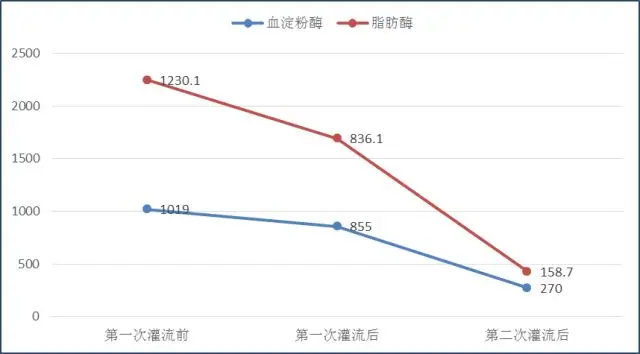
图3.治疗期间血脂变化
2 讨论:
急性胰腺炎中最常见的是胆源性胰腺炎,占总数的75%左右。其发病机制和处理原则均具有独特性。100年前德国病理学家Opie提出了胆管和胰管共同通道及胆汁向胰管逆流导致胰腺炎的假说.其基本点是胰胆管末端汇合成共同通道,开口于十二指肠乳头,结石通过Oddi括约肌时造成的粘膜损伤引起十二指肠乳头水肿、狭窄和胰、胆管梗阻,胆、胰液逆流,引起胰腺导管内压力增高和胰腺组织的自身消化,导致急性胰腺炎的反复发作。
胆源性胰腺炎主要表现为突发性上腹或左上腹持续性剧痛或刀割样疼痛,常在饱餐或饮酒后发生,伴有阵发加剧,可因进食而增强。部位及性状与急性胰腺炎相似,可伴有发热。因胰腺外分泌不足,胰酶缺乏而出现脂肪泻、脂溶性维生素缺乏等现象。
HA330-Ⅱ血液灌流器中的吸附剂为中性大孔吸附树脂,能有效清除体内炎性介质、血脂、淀粉酶等中大分子物质,从而达到血液净化目的,同时结合血液透析滤过,利用其调节水电解质的优势,能全面清除患者体内的多余代谢产物、炎性介质,调节内环境稳态。同时也是治疗重症胰腺炎的有力手段。
摘要
69岁男性患者进食后上腹疼痛,伴发烧寒热1天余,入当地医院就诊,行抗炎治疗症状无改善,转至中国医科大学附属盛京医院,诊断为胆源性胰腺炎,经内科药物治疗和CRRT(HDF)联合HA330-Ⅱ血液灌流治疗后患者胆红素及血脂显著下降、肝功能逐渐恢复。
1 临床资料
主诉:上腹部疼痛伴发烧寒热1天余。
现病史:患者进食后出现上腹部疼痛,疼痛呈持续性隐痛,无其他部位放射性。恶心呕吐,轻微反流烧心,寒战发热。最高体温40℃,头晕头痛,胸闷胸痛,咳嗽,咳大量稀浓痰,乏力盗汗。就诊于新民市人民医院,行抗炎治疗,未有明显缓解后,就诊于我院急诊,急诊行全腹CT平扫示:胆总管末端结石可能大,轻度低位胆道梗阻。胰头所见,注意胰腺炎。胆囊术后。肝脏形态改变。双肾胸膜增厚或胸腔少量积液。急诊行抗炎,抑酸补液等治疗。肝功示:总胆181.1umol/L,直胆143.8umol/L,后为进一步治疗,以“胆源性胰腺炎”为诊断入住中国医科大学附属盛京医院。患者病来精神状态良好,睡眠饮食正常,稀便,小便深黄,体重未有明显减轻。
既往史:高血压10年余,自服降压药物,控制血压良好,否认糖尿病,心脏病史10余年,轻微心绞痛。否认肝炎,结核等传染病史,否认重大外伤及输血史,否认饮食及药物过敏史。2010年开腹胆囊切除胆总管探查取石T管引流术。
体格检查:腹部平坦,腹软,腹部可见手术瘢痕,上腹部无压痛,无反跳痛及肌紧张,肝区叩痛,右胸前区疼痛(-),Murphy征(-),移动性浊音阴性,肠鸣音4次/分。
辅助检查:
1) 血常规:肝功能:门冬氨酸氨基转移酶163 U/L, 丙氨酸氨基转移酶 102U/L,γ-谷氨酰转移酶 428U/L,总胆红素 181.1 umol/L, 结合胆红素 143.8umol/L,血淀粉酶1019 U/L,脂肪酶1230.1U/L。
2) 全腹CT:急诊行全腹CT平扫示:总胆管末端结石可能大,轻度低位胆道梗阻。胰头所见,注意胰腺炎。胆囊术后。肝脏形态改变。双肾周少许索条。前列腺增大伴钙化。
诊断:胆源性胰腺炎。
治疗过程:禁食水,抗炎,抑酸,补液,生长抑素等治疗。因患者病情较重,予血液灌流(HA330-Ⅱ)治疗,灌流治疗每日一次,每次2小时,连续2天。
治疗结果:
治疗第5天后复查:门冬氨酸氨基转移酶170U/L; 丙氨酸氨基转移酶 101U/L;γ-谷氨酰转移酶 126U/L;总胆红素 55.6 umol/L; 结合胆红素 50.9umol/L;血淀粉酶270 U/L,脂肪酶158.7U/L。治疗期间各项指标的变化见图1—3:
图1.治疗期间胆红素的变化
图2.治疗期间肝功能变化
图3.治疗期间血脂变化
2 讨论:
急性胰腺炎中最常见的是胆源性胰腺炎,占总数的75%左右。其发病机制和处理原则均具有独特性。100年前德国病理学家Opie提出了胆管和胰管共同通道及胆汁向胰管逆流导致胰腺炎的假说.其基本点是胰胆管末端汇合成共同通道,开口于十二指肠乳头,结石通过Oddi括约肌时造成的粘膜损伤引起十二指肠乳头水肿、狭窄和胰、胆管梗阻,胆、胰液逆流,引起胰腺导管内压力增高和胰腺组织的自身消化,导致急性胰腺炎的反复发作。
胆源性胰腺炎主要表现为突发性上腹或左上腹持续性剧痛或刀割样疼痛,常在饱餐或饮酒后发生,伴有阵发加剧,可因进食而增强。部位及性状与急性胰腺炎相似,可伴有发热。因胰腺外分泌不足,胰酶缺乏而出现脂肪泻、脂溶性维生素缺乏等现象。
HA330-Ⅱ血液灌流器中的吸附剂为中性大孔吸附树脂,能有效清除体内炎性介质、血脂、淀粉酶等中大分子物质,从而达到血液净化目的,同时结合血液透析滤过,利用其调节水电解质的优势,能全面清除患者体内的多余代谢产物、炎性介质,调节内环境稳态。同时也是治疗重症胰腺炎的有力手段。




